Болезни суставов. Ревматоидный полиартрит
Ревматоидный полиартрит – сложное и тяжелое заболевание суставов, отличающееся многообразием клинических проявлений. Заболевание наиболее часто встречается у молодых женщин.
Болезни суставов.
Ревматоидный полиартрит
В этой статье поговорим о воспалительных заболеваниях суставов, т.е. о таких заболеваниях, при которых на первое место выступает воспалительный процесс, и об обменных нарушениях в организме, при которых возникают различные заболевания суставов.
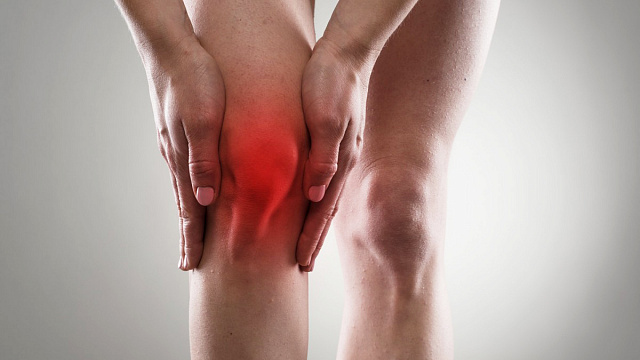
Для воспалительного процесса специфические симптомы, таковы: остро начавшаяся боль, краснота в области сустава, отек сустава, резкое, а иногда и значительное, ограничение движений в больном суставе. Могут присоединиться и другие болезненные симптомы, но все это в обязательном порядке сопровождается повышением температуры кожи над больным суставом. Пациенты, как правило, говорят: «сустав горячий». Иногда, в более тяжелых случаях, отмечается подъем температуры не только в области сустава, но и при ее измерении в подмышечной впадине.
Примерно так выглядит острый артрит. При похожей картине не надо тянуть, а срочно обращаться к врачу, так как возможно уже необходимо делать операцию – удалять образовавшийся и скопившийся в суставе гной.
Артрит, отдаленно напоминает аппендицит - если вовремя не прооперировать и не удалить гной, разовьется картина сепсиса, а там может быть и летальный исход.
К воспалительным заболеваниям суставов относятся следующие заболевания.
· Ревматоидный полиартрит. Раньше его называли инфекционно-аллергическим полиартритом.
· Реактивный артрит, который развивается как реакция на какое-либо заболевание.
· Псориатический полиартрит, который стоит на особом месте, так как его пусковым моментом является кожное заболевание псориаз, плохо поддающееся лечению еще и потому, что далеко не всегда больные с достаточным пониманием и уважением относятся к своей болезни. Псориатические полиартриты с большим трудом поддаются лечению, и даже оперативное лечение не всегда эффективно.
· Анкилозирующий спондилоартрит – заболевание, которое приводит к замыканию всех суставов, кроме височно-челюстного сустава. В результате прогрессирования болезни, происходит полное обездвиживание человека.
К заболеваниям суставов, связанных с нарушением обмена веществ относятся подагра и пифосфатная артропатия.
Ревматоидный полиартрит
Ревматоидный полиартрит – сложное и тяжелое заболевание суставов, отличающееся многообразием клинических проявлений. Заболевание наиболее часто встречается у молодых женщин.
Этиология ревматоидного артрита неизвестна. Многочисленные исследования за последние десятилетия дают основания думать о полиэтиологическом происхождении заболевания. Клинические и иммунологические аспекты проявления патологического процесса подкрепляют старую инфекционно-аллергическую теории ревматоидного артрита.
Ревматоидному артриту свойственно системное, прогрессирующее поражение соединительной ткани. Особенно характерно для ревматоидного артрита образование так называемых ревматоидных узелков, которые определяются в соединительной ткани суставов, в мышцах и во внутренних органах. В начале заболевания поражается в основном синовиальная оболочка сустава.
Развитие патологического процесса в суставах при ревматоидном артрите принято разделять на 3 стадии.
На первой стадии воспаленная синовиальная оболочка начинает выделять большее количество синовиальной жидкости, что приводит к увеличению сустава в объеме и к изменению его обычной формы. В норме синовиальная оболочка, выстилающая сустав, изнутри имеет толщину капронового чулка – в 1-2мм. Постепенно она утолщается и, по сравнению с изначальной, становится толщиной в 10мм и более.
В таком состоянии пораженный сустав никогда не примет своей обычной формы и обычных размеров, пока не будет проведено оперативное лечение.
На второй стадии воспалительный процесс характеризуется преобладанием пролиферативных изменений. В экссудате значительно увеличивается количество протеинов и лейкоцитов. Эти изменения приводят к образованию грануляционной ткани, которая спаивается с хрящом, разрушает его и ведет к выраженным патологическим изменениям суставных концов кости.
В этой стадии на рентгенологических снимках выявляются отчетливые проявления деформирующего артроза пораженного сустава. Усиливается боль, начинают развиваться ограничения движения в суставе. Если до сих пор не проведено оперативное лечение, то процесс идет дальше.
Третья стадия характеризуется фиброзными и дистрофическими изменениями в суставах, сморщиванием суставной сумки, возникновением контрактур.
Помимо поражения суставов и околосуставных мягкотканых сумок, выявляются ревматоидные изменения во всех органах и системах, где имеется соединительная ткань. А это такие важные органы, как почки, легкие, сердце, сосуды, селезенка.
Клинически эти изменения выражаются в нефрите, в пиелонефрите, в миокардите, в перикардите, в плеврите и т.д.
Тяжесть воспаления суставов, своеобразие и выраженность поражения внесуставных тканей и внутренних органов при ревматоидном артрите разнообразны.
В ряде случаев развитию суставного синдрома предшествуют:
· перенесенная на ногах инфекция
· переохлаждения
· психическая или физическая травма
· у женщин – предшественниками могут быть: роды, аборт, климакс.
За несколько месяцев до клинического проявления артрита, может быть нервозность, похудение, миалгия (мышечная боль), судороги, особенно в ночное время, летучие боли в суставах.
Само заболевание может начаться остро, подостро или иметь хроническое течение.
Острое начало чаще встречается у молодых людей. Заболевание может развиться в течение нескольких дней, а иногда и часов. Появляется клиника острого артрита с выраженной лихорадкой, мышечными болями, с развитием слоновости пораженной конечности. Состояние оценивается как тяжелое.
При подостром течении заболевания клиника развивается в течение 2-3 недель. Функция суставов, как правило, не страдает, но боли в них значительные. Этот вариант болезни чаще всего встречается у женщин среднего возраста.
Хроническое начало ревматоидного артрита чаще всего встречается у пожилых людей. Внесуставные проявления болезни не появляются, и общее состояние страдает мало. Признаки суставного синдрома развиваются медленно – в течение нескольких месяцев.
Клиника ревматоидного полиартрита:
Больных беспокоят постоянные боли, которые могут быть ноющие, грызущие. Боли интенсивные, усиливаются при движении.
Отмечается утренняя скованность в суставах - это основной симптом при ревматоидном артрите. Днем эта скованность проходит, и, если изменения в самом суставе еще не наступили, то движения в суставах в полном объеме.
Припухлость суставов может быть незначительной, чаще заметна сглаженность контуров сустава. Это объясняется накоплением экссудата в полости сустава. Если поражены суставы кистей, то пальцы становятся похожими на сосиски, находящиеся в положении некоторой согнутости.
Боли у большинства больных не резко выражены, но они очень тяжело переносятся. Боли, как правило, постоянные, усиливаются в состоянии покоя, в утренние часы, чаще отмечаются во всех суставах. Боли могут возникать в мышцах, в сухожилиях, в связках. У женщин, боли в суставах могут усиливаться при менструациях.
Таким образом, боли при ревматоидном артрите имеют суточный ритм и зависят от многих внутренних факторов, связанных с нервной и эндокринной системой, а также с внешними факторами, например, с колебаниями атмосферного давления и температуры воздуха. Обострения чаще возникают в осенний и весенний периоды. Некоторые пациенты указывают на обострения именно в зимнее (холодное) время года. Летом же, как правило, обострение болей, связанных с ревматоидным полиартритом, не бывает.
Повышение температуры тела для ревматоидного артрита характерно тем, что оно происходит к вечеру – до 37,3-37,5 градусов по Цельсию. Резкое повышение температуры тела характерно для генерализованной формы ревматоидного артрита, то есть тогда, когда имеется поражение множества суставов, сопровождающихся васкулитом – поражением сосудов.
Ознобы в вечерние часы отмечают уже в ранней стадии заболевания. Чаще в 18-20 час. После чего отмечается понижение температуры тела и значительное отделение пота.
Болезненность. Болезненность – это боль, которая не существует самостоятельно, а появляется только тогда, когда трогают больное место. При наличии болезненности, пациенты часто говорят: «я не могу дотронуться до этого места – очень больно». Для ревматоидного артрита характерна диффузная болезненность, которая имеется не только в проекции сустава, но и над мышцами и сухожилиями, окружающими сустав.
Ограничения движения возникают в начале заболевания и зависят от уровня активности процесса. При купировании активного процесса, функция суставов может восстановиться. В поздних стадиях заболевания возникает необратимая функциональная недостаточность суставов – развиваются различные контрактуры и анкилозы суставов.
Внесуставные поражения при ревматоидном артрите:
Боли в костях при ревматоидном артрите чаще наблюдаются в мелких суставах кисти и стоп, поскольку для ревматоидного полиартрита характерно поражение в первую очередь именно мелких суставов кистей и стоп. И именно на рентгенограмме кистей в первую очередь можно увидеть изменения, характерные для ревматоидного артрита.
Деминерализация кости обнаруживается уже на ранней стадии ревматоидного артрита. Степень потери костной массы зависит от давности заболевания. Чем больше «стаж болезни», тем в большей степени проявляется остеопороз. В последнее десятилетие остеопороз считается самой серьезной проблемой во всем мире. Остеопороз опережает даже заболевания сердечно-сосудистой системы.
С самого начала заболевания у больных отмечено снижение концентрации эстрогенных (у женщин) и андрогенных (у мужчин) гормонов, что и приводит к потере минерального состава костей. В свою очередь, снижение концентрации этих гормонов происходит вследствие воспалительного процесса.
При ревматоидном артрите поражаются не только суставы, но и другие органы и системы.
Атрофия регионарных мышц обнаруживается уже на ранних стадиях ревматоидного артрита. Механизм столь быстрого развития атрофии мышц неясен, хотя многие ревматологи предполагают нервно-трофическое поражение мышц.
Поражение периферических сосудов (васкулит). Сложный механизм развития воспалительного процесса при ревматоидном артрите, прежде всего связан с нарушением микроциркуляции. Поражение кровеносных сосудов более крупного калибра наблюдается при остром развитии болезни и при генерализации патологического процесса. Ряд сложных современных исследований позволяют сделать вывод о том, что в развитии микроциркуляторных нарушений определенную роль играют иммунные механизмы. Клинически васкулит проявляется развитием так называемой «сосудистой сеточки», которая очень часто заметна на коже. Это внешние проявления нарушения микроциркуляции. Затем происходит развитие мелких некрозов, трофических язв. Широкое применение кортикостероидных гормонов при лечении ревматоидного артрита, также способствует развитию васкулита.
Поражение кожи. Изменение кожных покровов в ранних стадиях ревматоидного артрита обусловлены припухлостью воспаленного сустава, венозным застоем, что ведет к изменению цвета кожи, вплоть до цианотичного. Кожа приобретает синюшный оттенок. Поздние изменения кожи объясняются и характеризуются развитием васкулита.
При юношеском ревматоидном артрите отмечается кожная сыпь, расположенная на разгибательной поверхности конечностей. У большинства больных сыпь предшествует суставному синдрому.
Патология глаз при ревматоидном артрите встречается как в ранней, так и в поздней стадии, независимо от тяжести заболевания. Нередко выявляются: конъюнктивит, сухой кератоконъюнктивит, кератопатия и катаракта.
Поражение внутренних органов при ревматоидном артрите разнообразно – как по характеру клинических проявлений, так и по тяжести их поражения. Патология внутренних органов у больных ревматоидным артритом встречается в основном при тяжелой форме заболевания, с поражением множества суставов, особенно у длительно болеющих, а также у пациентов, заболевших в раннем возрасте – с так называемой ювенильной формой ревматоидного артрита.
Наиболее часто поражаются: сердце, легкие, почки.
Изучение сердечной патологии при ревматоидном артрите имеет как теоретическое значение – для выяснения механизма заболевания, так и практическое – для определения тактики лечения больного.
В течение последнего десятилетия описано большое количество наблюдений, доказывающих ревматоидное поражение всех слоев сердечной мышцы – перикарда, миокарда и эндокарда, что может привести к формированию ревматоидного порока сердца. Все авторы отмечают трудности прижизненной диагностики ревматоидного кардита, который при патологоанатомическом исследовании выявляется в 2-3 раза чаще, чем клинически.
У половины больных ревматоидным артритом выявляются воспалительно-фиброзные изменения в легких. Больные могут отмечать кашель или одышку при обострении суставного синдрома. В дальнейшем, постепенно развивается дыхательная недостаточность и плеврит.
Почечная недостаточность при ревматоидном артрите является наиболее частой причиной летального исхода. Поражение почек проявляется в виде гломерулонефрита и амилоидоза. Поражение почек также провоцируется при лечении ревматоидного артрита различными лекарственными средствами, в том числе и нестероидными противовоспалительными препаратами.
При ревматоидном артрите происходит угнетение кроветворения. Практически всегда встречается гипохромная анемия, соотносящаяся с уровнем активности болезни. Также возможна лейкопения, агранулоцитоз, встречающиеся на фоне проводимой терапии (цитостатиками, гормонами и т.д.). Необходимо отметить, что длительная гормонотерапия, проводимая при лечении ревматоидного артрита, приводит, как правило, к развитию серьезного ортопедического заболевания – к асептическому некрозу крупных суставов (тазобедренных, коленных и плечевых), который вылечить практически невозможно. И встает вопрос о проведении высокотехнологических, тяжелых и травматических операциях, направленных на замену больного сустава на искусственный. Эти операции носят название «эндопротезирование».
У пациентов с остеопорозом, с васкулитом, с анемией, то есть с теми проявлениями, которые характерны для ревматоидного артрита, послеоперационный период, как правило, сопровождается различными осложнениями.
Поражение печени и желудочно-кишечного тракта встречается значительно реже.
Юношеский ревматоидный полиартрит:
Особо надо выделить ювенильный (юношеский) ревматоидный полиартрит.
Физиологические и иммунологические особенности детского организма, повышенная чувствительность к развитию аллергий, многочисленные детские инфекции – все это определяет условия к своеобразным клиническим проявлениям ревматоидного артрита.
Ранняя диагностика и дифференциальная диагностика ревматоидного артрита у детей весьма сложная задача, так как в отличие от ревматоидного артрита взрослых, у детей редко определяется ревматоидный фактор в крови или в синовиальной жидкости. Часто отсутствуют подкожные ревматоидные узелки и другие характерные признаки заболевания.
Наиболее часто ювенильный ревматоидный артрит диагностируется в возрасте 1-3 года и в 8-12 лет. У этих больных детей, как правило, на первое место выступают поражения внутренних органов – сердца, глаз, легких, почек. Суставные проявления могут выражаться только умеренными непостоянными болями в начале заболевания. Степень поражения внутренних органов у таких пациентов с возрастом преобладают над степенью поражения суставов, и становится противопоказанием для оперативного лечения суставов.
Диагностика ревматоидного полиартрита:
Рентгенографические изменения суставов можно заметить через 4-5 месяцев от начала заболевания. Рентгенологически определяется: остеопороз, сужение суставной щели, костные кисты, как результат микроваскулитов с последующим некрозом костных участков, краевые костные разрастания, периоститы, подвывихи суставов и, как следствие всего перечисленного, анкилозирование (замыкание) сустава. Чем больше «стаж болезни», тем более многообразная и тяжелая рентгенологическая картина.
Радионуклидное исследование позволяет обнаружить активный процесс в мало доступных для обследования суставах (крестцово-подвздошных, тазобедренных) в течение первого месяца заболевания, а у части больных – до появления клинических проявлений.
Тепловидение позволяет уточнить – имеется ли воспаление в одном или в нескольких суставах, симметрично ли оно. Это очень важно знать на ранних стадиях заболевания. Этот метод также позволяет судить об эффективности проводимого лечения.
Лабораторные исследования. Для ревматоидного артрита характерно высокое СОЭ, часто – до 50-70мм/час, и низкие показатели гемоглобина – до 80-70, при норме 120г/л. Активность процесса отражается в изменении биохимических показателей крови.
У 80% больных определяется в сыворотке крови или в синовиальной жидкости ревматоидный фактор.
Ценным является исследование синовиальной жидкости. У больных ревматоидным артритом она становится мутной, в ней встречаются атипичные клетки. Ревматоидный фактор в синовиальной жидкости определяется даже раньше, чем в сыворотке крови, что является важным фактором для дифференциальной диагностики.
Лечебно-профилактические мероприятия при ревматоидном полиартрите:
Терапевтические мероприятия при ревматоидном артрите разнообразны и охватывают противовоспалительное, иммунокоррегирующее лечение, реабилитацию и хирургическое вмешательство.
Успешное лечение больного зависит не только от удачно выбранного средства для комплексной и базовой терапии, но и от соблюдения некоторых условий.
· Необходим постельный режим до исчезновения или значительного уменьшения активного процесса.
· Помещение, в котором находится лежачий больной, следует проветривать, чтобы в комнате всегда был свежий воздух.
· По мнению специалистов, в питании необходимо ограничить потребление углеводов, а потребление белка (если нет патологических проявлений со стороны почек) и клетчатки увеличить.
· С целью воздействия на причинный фактор болезни, при лечении рекомендуется назначение антибиотиков – на 2-3 недели. Для правильного подбора базисной терапии и антибиотиков надо обратиться к врачу-ревматологу.
· Необходимо провести санацию очагов инфекции у больного ревматоидным артритом (хронический тонзиллит, хронический фарингит, кариесные зубы, хронический пиелонефрит и т.д.), так как эти очаги могут быть причиной развития ревматоидного артрита.
· После снятия активности процесса, следует пройти курс физиотерапии (ультразвук, фонофорез на больные суставы, лазеротерапия, рентгенотерапия).
· Санаторно-курортное лечение рекомендуется не раньше, чем через 4-6 месяцев после исчезновения острой клиники ревматоидного артрита.
· Необходимо встать на диспансерный учет в ревматологическом центре по месту жительства с целью своевременного обследования и лечения – для предупреждения рецидива артрита и возникновения различных осложнений.
При условии соблюдения этих мероприятий больной длительно остается трудоспособным, замедляется прогрессирование болезни.
Отмечено, что проведение санирующей операции на пораженном суставе, не только снимает проявления и дальнейшее прогрессирование заболевания этого сустава, но и значительно уменьшает активность ревматоидного артрита у данного пациента в последующем. Уменьшается частота обострений, само обострение протекает с меньшими проявлениями, снижается СОЭ, повышается гемоглобин, реже проявляются заболевания почек, легких, сердца.
Все это в совокупности снижает шансы на развитие тех изменений в суставах, при которых встает вопрос о проведении операции по замене сустава.
Существенную помощь в комплексном лечении суставов больного с ревматоидным артритом оказывают лекарственные растения:
- Иммуномодуляторы PrioriTea вечером, Una de Gato GP 1-2в день, Exclzyme EN 1-2 2раза в день
- Антибактериальные Echinacea GP 1-2 к. 2раза в день или FluGone по 2 -2 раза или Pau d Arco GP 1-2 капс в день
- Для снижения болевого синдрома: Exclzyme EN 2-2 раза в день + магнитные повязки
- Кортизолоподобное действие Licorice 2-3 раза в день
- Улучшения состава синовиальной жидкости Glucosamine Forte GP 1 к-2 раза в день, Burdock 1 к -3 раза в день (при наличии синовита сустава, Burdock не принимать)
- Укрепления связочного аппарата: Glucosamine Forte GP 1 к-2 раза, Essential C-curity 1 к.-2 раза или Osteo Complex 2 к-3 раза
- Общеукрепляющие: CoQ 10 1 к.в день Bee Royal 1 к-2 раза
- Дополнительно по проблемам тех органов, которые страдают у данного пациента.
Заключение по ревматоидному артриту:
Ревматоидный артрит - это очень серьезное заболевание, которое требует к себе постоянного внимания. От ревматоидного артрита невозможно отмахнуться и «как бы» не замечать его. Медленное, но упорно прогрессирующее заболевание постепенно приводит человека к инвалидности. Поэтому необходимо использовать все лечебные возможности, чтобы остановить эту болезнь, особенно весь природный, растительный арсенал: лекарственные растения, климатотерапию, санаторно-курортное лечение. Только таким образом можно отдалить неизбежное - нарастающее поражение суставов, а также ряда внутренних органов.
Ревматический полиартрит:
При ревматизме, как правило, поражаются сердце и крупные суставы. Обычно начало заболевания острое, бурное. Воспаление суставов развивается быстро. Полиартрит сопровождается высокой температурой - до 38-40 град. по Цельсию, обильным потоотделением, но без озноба.
Первым симптомом является нарастающая острая боль в суставах, усиливающаяся при малейших движениях. К боли быстро присоединяется отечность тканей в области суставов. Кожа над пораженными суставами горячая, пальпация их резко болезненная, объем движений ограничен.
Для ревматического полиартрита характерно симметричное поражение крупных суставов - обычно коленных, голеностопных, локтевых. Типична «летучесть» воспалительных изменений, которая проявляется в быстром, в течение нескольких дней, исчезновении воспаления в одних суставах и нарастании воспаления в других.
Часто, совместно с ревматическим поражением суставов, наблюдаются воспалительные заболевания сухожилий, связок, мест прикрепления связок и сухожилий к костям, синовиальных сумок и т.д. Эти воспаления являются одними из наиболее частых причин болевых ощущений в области суставов и затруднений движения в них.
Приводим наиболее распространенные заболевания этой группы.
Плечелопаточный периартрит протекает с характерной болью и ограничением движений в плечевом суставе.
Периартрит локтевого сустава наиболее часто протекает с поражением надмыщелков плечевой кости и воспалением сумки локтевого сустава, что сопровождается болью. Этот синдром еще называют «локоть теннисиста».
Периартрит тазобедренного сустава – одна из причин болевых ощущений в области этого сустава. Болевой синдром имеет характерные особенности – боль в покое отсутствует. Она возникает лишь при лежании на больном боку или в положении сидя – нога на ногу. Боль возникает в начале движения, но затем постепенно исчезает совсем. При пальпации определяется локальная болезненность.
Периартрит коленного сустава чаще всего протекает с поражением сухожилий, окружающих колено. Характерна боль в области колена, как при движении, так и при пассивном сгибании и разгибании голени. Отмечается также болезненность при пальпации.
Все суставные и околосуставные проявления, по истечении острого процесса, при ревматическом полиартрите исчезают без следа.
Очень хороший лечебный эффект получен от лекарственных растений, обладающих противовоспалительным и обезболивающим действием, которые назначают в острой стадии болезни.
- Противовоспалительные: Echinacea GP 1-2к. 2раза в день или FluGone по 2 -2раза или Pau d Arco GP 1-2капс в день
- Для снижения болевого синдрома: Exclzyme EN 2-2раза в день + магнитные повязки.
- Комментарии